Enfermedad de Peyronie: tratamiento desde la fisioterapia especializada

La enfermedad de Peyronie es una patología cada vez más conocida dentro de la salud sexual masculina, aunque sigue rodeada de silencio, vergüenza y desinformación. Muchos hombres tardan meses —o incluso años— en consultar, a pesar de notar cambios claros en sus erecciones, molestias o alteraciones en su vida sexual.
Desde la fisioterapia de suelo pélvico y sexual, cada vez vemos más pacientes que llegan con dudas, miedo o incluso pensando que "no hay nada que hacer". Y no, no todo se reduce a cirugía.
Hoy sabemos que un abordaje precoz y multidisciplinar puede ayudar a mejorar síntomas, función y calidad de vida.
En este artículo te explicamos qué es la enfermedad de Peyronie, por qué aparece, cuáles son sus síntomas y qué tratamientos existen actualmente desde la fisioterapia especializada y el abordaje conservador.
¿Qué es la enfermedad de Peyronie?
La enfermedad de Peyronie consiste en la formación de una placa fibrosa dentro de la túnica albugínea, la capa que rodea los cuerpos cavernosos.
Dicho de forma sencilla: el tejido pierde elasticidad y aparece una zona rígida que impide que la erección se expanda de manera homogénea.
Como consecuencia, pueden aparecer:
- Curvatura durante la erección
- Acortamiento del pene
- Deformidades ("reloj de arena", estrechamientos o desviaciones laterales)
- Dolor
- Dificultades en la erección
- Problemas en las relaciones sexuales
Aunque muchas personas lo viven únicamente como un problema "estético", la realidad es que la enfermedad de Peyronie puede afectar profundamente a la función sexual, la autoestima, las relaciones y el bienestar emocional.
Síntomas de la enfermedad de Peyronie
Los síntomas de Peyronie pueden variar mucho entre pacientes, pero los más habituales son:
- Curvatura del pene durante la erección
- Dolor en la erección
- Sensación de pérdida de longitud
- Erecciones menos rígidas
- Palpación de una placa dura
- Dificultades en la penetración
- Disfunción eréctil
- Ansiedad o inseguridad asociadas a la respuesta sexual
En algunos hombres, la disfunción eréctil aparece principalmente por el componente vascular y mecánico. En otros, el componente emocional y de anticipación también juega un papel importante.
Por qué aparece la enfermedad de Peyronie
La causa exacta de la enfermedad de Peyronie todavía no se conoce por completo, pero actualmente la teoría más aceptada es la de los microtraumatismos repetidos sobre el pene erecto. Estos pequeños daños pueden producirse durante las relaciones sexuales, determinadas posturas o movimientos bruscos, y muchas veces pasan desapercibidos para el propio paciente.
El problema no es tanto el traumatismo en sí, sino la forma en la que el tejido responde a esa lesión. En lugar de producirse una reparación normal y organizada, se desencadena una respuesta inflamatoria y fibrótica exagerada. Aumenta la liberación de mediadores inflamatorios y factores de crecimiento —especialmente el TGF-β1— que favorecen una producción excesiva de colágeno y una alteración de la remodelación normal del tejido.
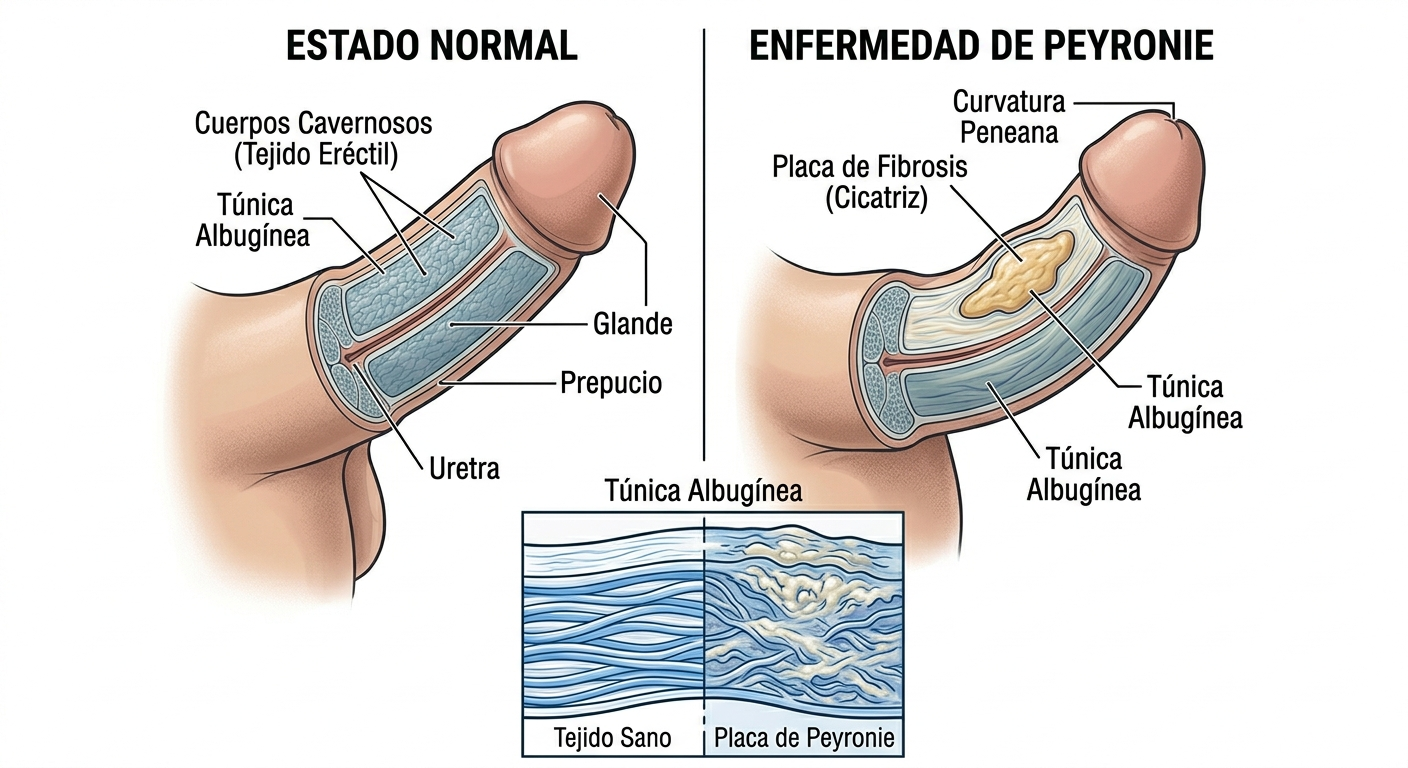
Además, aparecen miofibroblastos, unas células relacionadas con los procesos de fibrosis y cicatrización patológica, que generan una matriz extracelular más rígida y menos elástica. Como consecuencia, la túnica albugínea pierde capacidad para expandirse de manera uniforme durante la erección.
Esto explica por qué una parte del tejido "tira menos" que otra, generando curvaturas, deformidades, acortamiento o incluso zonas de estrechamiento. Con el tiempo, si el proceso se cronifica, la placa puede volverse cada vez más rígida e incluso calcificarse, haciendo que la deformidad se estabilice y resulte más difícil de tratar mediante abordajes conservadores.
Fases de la enfermedad de Peyronie
Uno de los aspectos más importantes en Peyronie es diferenciar en qué fase se encuentra la enfermedad.
Fase activa o aguda
Suele durar entre 6 y 12 meses.
Es habitual encontrar:
- Dolor en la erección
- Curvatura progresiva
- Cambios frecuentes en la deformidad
Aquí todavía existe cierto margen para intentar modular la evolución del tejido.
Fase estable o crónica
La deformidad deja de cambiar y el dolor suele desaparecer.
En esta etapa:
- La fibrosis está más consolidada
- La curvatura suele mantenerse estable
- Algunos casos pueden requerir cirugía
Por eso insistimos tanto en no esperar demasiado para consultar.
Tratamiento de la enfermedad de Peyronie
Actualmente no existe una única solución válida para todos los pacientes.
El tratamiento de Peyronie dependerá de:
- La fase de la enfermedad:
No es lo mismo intervenir en una fase activa que en una fase estable. Durante la fase aguda o inflamatoria —habitualmente en los primeros 6-12 meses— la curvatura todavía puede evolucionar, suele existir dolor y el tejido mantiene cierta capacidad de remodelación. En esta etapa, los tratamientos conservadores y las terapias físicas pueden tener un papel especialmente importante para intentar modular la fibrosis, mejorar síntomas y frenar la progresión. En cambio, en la fase estable o crónica la placa ya está más consolidada, la deformidad deja de cambiar y el margen de remodelación tisular suele ser menor. Esto condiciona tanto el pronóstico como las opciones terapéuticas disponibles. -
El grado de curvatura:
No todas las curvaturas generan el mismo impacto funcional. Hay pacientes con desviaciones leves que mantienen relaciones sexuales sin demasiada limitación y otros en los que la angulación dificulta o incluso impide la penetración. Además, no solo importa el número de grados: también influye el tipo de deformidad. Algunas formas, como el "reloj de arena", los estrechamientos o las deformidades complejas, pueden alterar mucho más la estabilidad de la erección y la mecánica sexual que una curvatura simple. Evaluar correctamente la deformidad es fundamental para decidir si un abordaje conservador puede ser suficiente o si será necesario valorar otras opciones. -
La presencia de dolor:
El dolor suele aparecer sobre todo en fases iniciales y normalmente se relaciona con el componente inflamatorio activo de la enfermedad. Puede manifestarse durante la erección, en las relaciones sexuales o incluso en reposo en algunos casos. Aunque muchas veces disminuye con el tiempo, su presencia nos da información importante sobre el momento evolutivo del proceso. Además, el dolor no solo afecta físicamente: también puede generar miedo anticipatorio, evitación sexual y aumento de la tensión muscular y emocional asociada a la respuesta eréctil. -
La función eréctil:
La enfermedad de Peyronie no afecta únicamente a la forma del pene. En muchos pacientes también existe una alteración de la función eréctil, ya sea por mecanismos vasculares, mecánicos o psicológicos. La fibrosis puede dificultar la expansión normal de los cuerpos cavernosos y alterar la hemodinámica de la erección, mientras que la ansiedad, el miedo al dolor o la preocupación por el rendimiento sexual también pueden empeorar la respuesta eréctil. Por eso es importante valorar la calidad de la erección de manera global y no centrarse exclusivamente en la curvatura. -
El impacto funcional y emocional:
Dos pacientes con una deformidad similar pueden vivirla de maneras completamente diferentes. Hay hombres con curvaturas moderadas que mantienen una buena función sexual y apenas presentan malestar, mientras que otros desarrollan una gran afectación emocional incluso con cambios leves. La enfermedad de Peyronie puede influir en la autoestima, la imagen corporal, la seguridad durante las relaciones sexuales y la calidad de vida. Muchos pacientes experimentan ansiedad, evitación sexual, sensación de pérdida de masculinidad o dificultades en la relación de pareja. Por eso el tratamiento no debería centrarse únicamente en "corregir una curva", sino en recuperar funcionalidad, bienestar y confianza.
El abordaje suele ser combinado y puede incluir tratamientos médicos, terapias físicas y fisioterapia especializada.
Tratamiento médico para Peyronie
Tratamiento oral
Se han estudiado diferentes sustancias como:
- Vitamina E
- Coenzima Q10
- Pentoxifilina
Sin embargo, la evidencia científica sigue siendo heterogénea y los resultados no son consistentes en todos los estudios.
Terapias intralesionales
Consisten en infiltrar directamente la placa.
Las más utilizadas son:
- Colagenasa de Clostridium histolyticum (CCH)
- Interferón alfa-2b
- Verapamilo
- Ácido hialurónico
Actualmente, la colagenasa sigue siendo uno de los tratamientos de referencia para determinados tipos de curvatura.
Fisioterapia para la enfermedad de Peyronie
La fisioterapia para Peyronie busca mejorar la calidad del tejido, optimizar la función eréctil y reducir el impacto funcional de la enfermedad.
Desde la fisioterapia especializada trabajamos para:
- Mejorar la elasticidad del tejido
- Favorecer la vascularización
- Reducir dolor y rigidez
- Optimizar la función eréctil
- Disminuir el impacto funcional
- Enseñar estrategias activas al paciente
Y, sobre todo, acompañar un problema que muchas veces se vive con mucho aislamiento.
Ondas de choque para Peyronie
Las ondas de choque de baja intensidad (Li-ESWT o ESWT) son actualmente una de las herramientas físicas más utilizadas dentro del abordaje conservador de la enfermedad de Peyronie, especialmente durante la fase activa o inflamatoria.
Se trata de impulsos acústicos de alta energía que se aplican sobre la zona de la placa fibrosa con el objetivo de generar una respuesta biológica y mecánica en el tejido. Aunque popularmente muchas personas piensan que las ondas de choque "rompen la placa", la realidad es bastante más compleja. Su principal efecto parece estar relacionado con la modulación de la inflamación, la mejora de la vascularización y la estimulación de procesos de remodelación tisular.
A nivel fisiológico, las ondas de choque pueden favorecer:
- La neovascularización y mejora del flujo sanguíneo
- La liberación de factores de crecimiento
- La modulación de procesos inflamatorios
- Cambios en la actividad celular y en la matriz extracelular
- La disminución de la sensibilización dolorosa
Por eso, uno de los efectos más consistentes es la reducción del dolor, especialmente en pacientes que todavía se encuentran en fase activa y presentan molestias durante la erección.
Además, algunos estudios muestran mejoras en:
- La elasticidad del tejido
- La calidad de la erección
- El tamaño o consistencia de la placa
- La percepción subjetiva de los síntomas
Sin embargo, es importante entender que las ondas de choque no suelen "eliminar" completamente la placa ni corregir de manera significativa la curvatura cuando se utilizan como tratamiento único. De hecho, la evidencia actual indica que su impacto aislado sobre los grados de angulación suele ser limitado.
Precisamente por eso, hoy se consideran sobre todo una herramienta coadyuvante dentro de un tratamiento multimodal. En la práctica clínica, lo más habitual es combinarlas con otras estrategias como:
- Terapia de tracción peneana
- Vacum terapéutico
- Radiofrecuencia o hipertermia
- Ejercicio terapéutico y trabajo de suelo pélvico
- Tratamientos médicos o intralesionales en determinados casos
La lógica detrás de este enfoque combinado es sencilla: mientras las ondas de choque pueden ayudar a mejorar el entorno biológico del tejido y disminuir el dolor, otras herramientas buscan aportar estímulo mecánico, mejorar la elasticidad o favorecer la funcionalidad eréctil.
Otro aspecto importante es que no todos los pacientes responden igual. Los resultados dependen de múltiples factores:
- Tiempo de evolución
- Presencia de calcificación
- Grado de fibrosis
- Curvatura
- Función eréctil
- Adherencia al tratamiento domiciliario
Por eso insistimos tanto en la valoración individualizada. No se trata simplemente de "hacer ondas de choque", sino de entender qué necesita cada paciente y en qué momento evolutivo se encuentra.
En nuestra experiencia clínica, las ondas de choque suelen ser especialmente útiles en pacientes con:
- Dolor activo
- Sensación de rigidez o tensión
- Fase inflamatoria reciente
- Alteraciones asociadas de la función eréctil
- Necesidad de complementar otros tratamientos conservadores
Siempre dentro de un abordaje global y adaptado a cada caso.
Radiofrecuencia e hipertermia en Peyronie
La hipertermia terapéutica y la radiofrecuencia son herramientas cada vez más utilizadas dentro del abordaje conservador de la enfermedad de Peyronie, especialmente como parte de tratamientos combinados orientados a mejorar la calidad del tejido y favorecer procesos de remodelación.
Ambas técnicas se basan en la aplicación controlada de energía térmica sobre los tejidos. Aunque existen diferencias tecnológicas entre ellas, el objetivo fisiológico es similar: generar un aumento terapéutico de temperatura que provoque cambios biológicos beneficiosos en la vascularización, el metabolismo celular y las propiedades mecánicas del tejido.
En Peyronie, esto resulta especialmente interesante porque la placa fibrótica no es simplemente una "cicatriz dura", sino un tejido metabólicamente alterado, menos elástico, peor vascularizado y con una remodelación desorganizada del colágeno.
La aplicación de calor terapéutico puede ayudar a:
- Mejorar el flujo sanguíneo local
- Favorecer la oxigenación tisular
- Aumentar la elasticidad del colágeno
- Disminuir la rigidez del tejido
- Modular determinados procesos inflamatorios
- Mejorar el metabolismo celular y la reparación tisular
Además, el aumento de temperatura puede generar una mayor extensibilidad del tejido conectivo, algo especialmente relevante cuando posteriormente se combina con terapias mecánicas como la tracción peneana o determinados ejercicios y movilizaciones.
En los últimos años, algunos análisis comparativos en red (SUCRA) han situado la hipertermia entre las estrategias con mayores probabilidades de mejora global de síntomas en Peyronie. Esto no significa necesariamente que sea "el mejor tratamiento" para todos los pacientes, pero sí refleja un interés creciente por su potencial dentro del manejo conservador.
Otro aspecto importante es que estas terapias suelen tolerarse bien y presentan un perfil de seguridad relativamente favorable cuando se aplican correctamente y bajo supervisión profesional.
En fisioterapia, la radiofrecuencia se utiliza además con una lógica funcional: no buscamos únicamente "calentar" el tejido, sino mejorar el entorno biológico sobre el que posteriormente actuamos con otras estrategias terapéuticas.
Por eso, habitualmente la combinamos con:
- Ondas de choque
- Sistemas de tracción peneana
- Vacum terapéutico
- Ejercicio terapéutico y trabajo de suelo pélvico
- Educación y tratamiento domiciliario
La idea es aprovechar la mejora de vascularización y elasticidad para facilitar la respuesta del tejido a los estímulos mecánicos posteriores.
Eso sí, igual que ocurre con el resto de tratamientos conservadores, la respuesta clínica depende de muchos factores:
- Fase de la enfermedad
- Tiempo de evolución
- Grado de fibrosis
- Presencia de calcificación
- Función eréctil
- Adherencia al tratamiento
Por este motivo, no todos los pacientes serán candidatos ideales ni responderán de la misma manera. La clave sigue estando en la individualización y en integrar estas herramientas dentro de un abordaje global y basado en la evidencia disponible.
Terapia de tracción peneana
La terapia de tracción peneana es actualmente uno de los pilares del tratamiento conservador de la enfermedad de Peyronie. Consiste en utilizar dispositivos específicos que aplican una tensión progresiva y controlada sobre el tejido con el objetivo de favorecer procesos de remodelación y adaptación tisular.
Aunque pueda parecer una técnica sencilla, detrás existe una base biomecánica importante: el tejido conectivo responde a cargas mantenidas modificando progresivamente su organización interna, especialmente a nivel del colágeno y la matriz extracelular.
En Peyronie, donde existe una zona rígida y menos elástica debido a la fibrosis, la tracción busca mejorar la elasticidad tisular, reducir la tensión asimétrica que genera la curvatura y minimizar el acortamiento progresivo que muchos pacientes refieren. Además, algunos estudios sugieren que puede contribuir a mejorar la funcionalidad sexual y complementar otros tratamientos conservadores o médicos.
Uno de los aspectos más relevantes es que la terapia de tracción es, probablemente, una de las pocas estrategias conservadoras que ha mostrado resultados relativamente consistentes en la preservación o recuperación parcial de la longitud peneana, algo que suele preocupar mucho a los pacientes con Peyronie.
Eso sí, la clave está en la constancia y en una buena indicación profesional. La remodelación del tejido conectivo no ocurre de forma inmediata, sino que requiere estímulos repetidos y mantenidos en el tiempo. Los protocolos clásicos recomendaban entre 3 y 8 horas diarias durante varios meses, aunque actualmente los dispositivos más modernos han permitido reducir bastante estos tiempos gracias a sistemas más eficientes y mejor tolerados. Algunos estudios recientes describen mejoras utilizando protocolos de entre 30 y 90 minutos diarios mantenidos durante 3-6 meses o más.
Aun así, los resultados dependen de múltiples factores: la fase de la enfermedad, el grado de fibrosis, la presencia de calcificación, el tipo de deformidad y, sobre todo, la adherencia al tratamiento. No todos los pacientes responden igual ni todos son candidatos ideales.
También es importante tener expectativas realistas. En muchos casos, la tracción no "elimina" completamente la curvatura, pero sí puede ayudar a reducirla parcialmente, preservar longitud y mejorar la funcionalidad. Por eso, en la práctica clínica, suele integrarse dentro de abordajes multimodales.
Más que buscar únicamente "estirar" el tejido, el objetivo es intentar modificar cómo ese tejido responde y se adapta a largo plazo.
Vacum o bomba de vacío para Peyronie
El vacum terapéutico o bomba de vacío es otra de las herramientas que puede utilizarse dentro del abordaje conservador de la enfermedad de Peyronie, especialmente cuando existe pérdida de elasticidad, acortamiento o alteración de la función eréctil. Aunque muchas personas asocian estos dispositivos únicamente a la disfunción eréctil, actualmente también se utilizan como estrategia de rehabilitación tisular y funcional en diferentes patologías urológicas y sexuales.
El mecanismo es relativamente sencillo: el dispositivo genera una presión negativa alrededor del pene que favorece la entrada de sangre en los cuerpos cavernosos y produce una expansión progresiva del tejido.
Sin embargo, sus efectos van más allá de conseguir una erección puntual.
Utilizado de forma terapéutica, el vacum puede ayudar a mejorar la oxigenación tisular, favorecer la vascularización, estimular la expansión cavernosa y contribuir al mantenimiento de la longitud y elasticidad del tejido.
Esto es especialmente relevante porque en la enfermedad de Peyronie muchas veces aparecen zonas menos expansibles debido a la fibrosis, y además algunos pacientes desarrollan una disminución de las erecciones espontáneas o nocturnas. La falta de oxigenación mantenida del tejido cavernoso puede favorecer todavía más los cambios fibróticos y el deterioro funcional.
Por eso, el vacum no debería entenderse simplemente como "usar una bomba", sino como una herramienta de rehabilitación que necesita una pauta individualizada y bien supervisada. Factores como la presión aplicada, el tiempo de trabajo, la frecuencia semanal y los objetivos terapéuticos deben adaptarse a cada paciente para evitar molestias o un uso excesivamente agresivo del tejido.
Además, el objetivo del vacum puede variar según el caso. En algunos pacientes se utiliza principalmente para mejorar la función eréctil y la oxigenación del tejido; en otros, para intentar minimizar el acortamiento o complementar el trabajo de tracción peneana. También puede integrarse dentro de programas de rehabilitación sexual más amplios junto con ejercicio terapéutico, trabajo de suelo pélvico, ondas de choque o radiofrecuencia.
Suelo pélvico y función eréctil
Aunque muchas personas no lo relacionan, el suelo pélvico también desempeña un papel muy importante en la función eréctil y sexual masculina. No se trata únicamente de "músculos para aguantar la orina", sino de un conjunto muscular y fascial que participa activamente en la vascularización, la rigidez de la erección, la eyaculación y la estabilidad lumbopélvica.
Dentro de esta musculatura destacan especialmente el músculo isquiocavernoso y el bulboesponjoso, dos estructuras clave durante la respuesta sexual masculina.
El músculo isquiocavernoso participa en el mantenimiento de la rigidez peneana. Durante la erección, comprime parcialmente el retorno venoso de los cuerpos cavernosos, ayudando a mantener la sangre dentro del pene y favoreciendo una erección más firme y estable. De hecho, una parte importante de la rigidez final de la erección depende de este mecanismo de compresión venosa.
Por otro lado, el músculo bulboesponjoso interviene en diferentes funciones:
- Favorece la congestión del cuerpo esponjoso
- Participa en la fase expulsiva de la eyaculación
- Ayuda al vaciado uretral
- Contribuye también a la calidad de la erección
Cuando existe dolor, miedo, alteraciones eréctiles o cambios en la mecánica sexual —como ocurre frecuentemente en Peyronie— es relativamente habitual encontrar disfunciones asociadas del suelo pélvico: exceso de tensión muscular, falta de coordinación, mala gestión de presiones o patrones de contracción poco eficientes.
Por eso, dentro del abordaje fisioterapéutico, no solo trabajamos "la curvatura", sino también el entorno funcional que rodea la erección y la sexualidad.
El trabajo de suelo pélvico puede incluir:
- Coordinación muscular
- Control motor
- Relajación de exceso de tensión
- Mejora de la vascularización
- Trabajo respiratorio y de presión intraabdominal
- Ejercicio terapéutico específico
El objetivo no es simplemente fortalecer, sino optimizar cómo funciona toda la región abdominopélvica durante la respuesta sexual.
Además, mejorar la conciencia corporal y recuperar confianza en la respuesta eréctil también puede tener un impacto importante en el componente emocional y funcional de la enfermedad.
Tratamiento domiciliario: una parte fundamental
Una parte importante de la recuperación ocurre fuera de consulta.
Por eso en fisioterapia solemos enseñar:
- Uso correcto del vacum
- Sistemas de tracción peneana
- Ejercicios específicos
- Estrategias de autocuidado
- Educación sexual y funcional
El objetivo es que el paciente participe activamente en su recuperación.
¿La enfermedad de Peyronie tiene solución?
No todos los casos evolucionan igual y no existe una "cura universal".
Sin embargo, muchos pacientes pueden mejorar:
- Dolor
- Función eréctil
- Calidad de la erección
- Elasticidad del tejido
- Impacto funcional y emocional
Especialmente cuando el abordaje es precoz y multidisciplinar.
Cuándo consultar por Peyronie
Es recomendable consultar si notas:
- Curvatura nueva
- Dolor en la erección
- Pérdida de longitud
- Erecciones menos funcionales
- Zonas endurecidas palpables
- Cambios en la forma
Cuanto antes se valore, más opciones existen de intervenir de forma conservadora.
En Evexia Salut abordamos la enfermedad de Peyronie desde una visión integrativa y basada en la evidencia.
Trabajamos combinando:
- Ondas de choque
- Radiofrecuencia
- Ejercicio terapéutico y suelo pélvico
- Educación y terapia domiciliaria
- Vacum y sistemas de tracción
- Abordaje funcional y sexual individualizado
Porque detrás de una curvatura, muchas veces hay también miedo, inseguridad y una gran sensación de desconexión con el propio cuerpo.
Y eso también merece tratamiento.
Si quieres valorar tu caso de forma individualizada, puedes contactar con nuestro equipo especializado en fisioterapia de suelo pélvico y salud sexual masculina.
